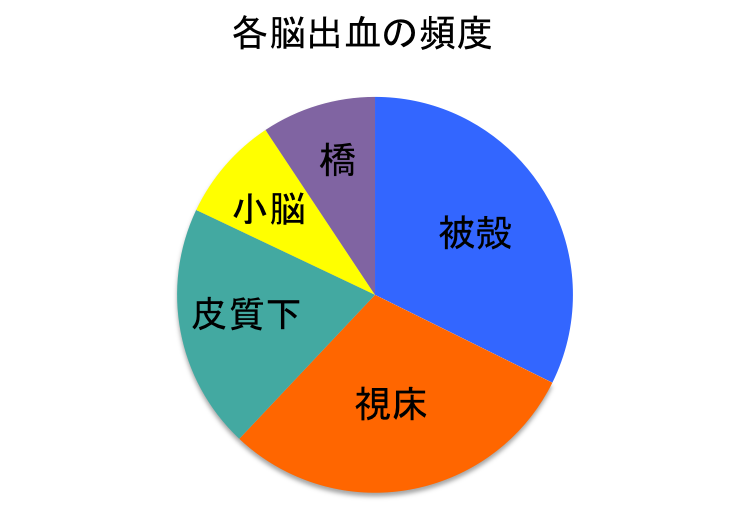
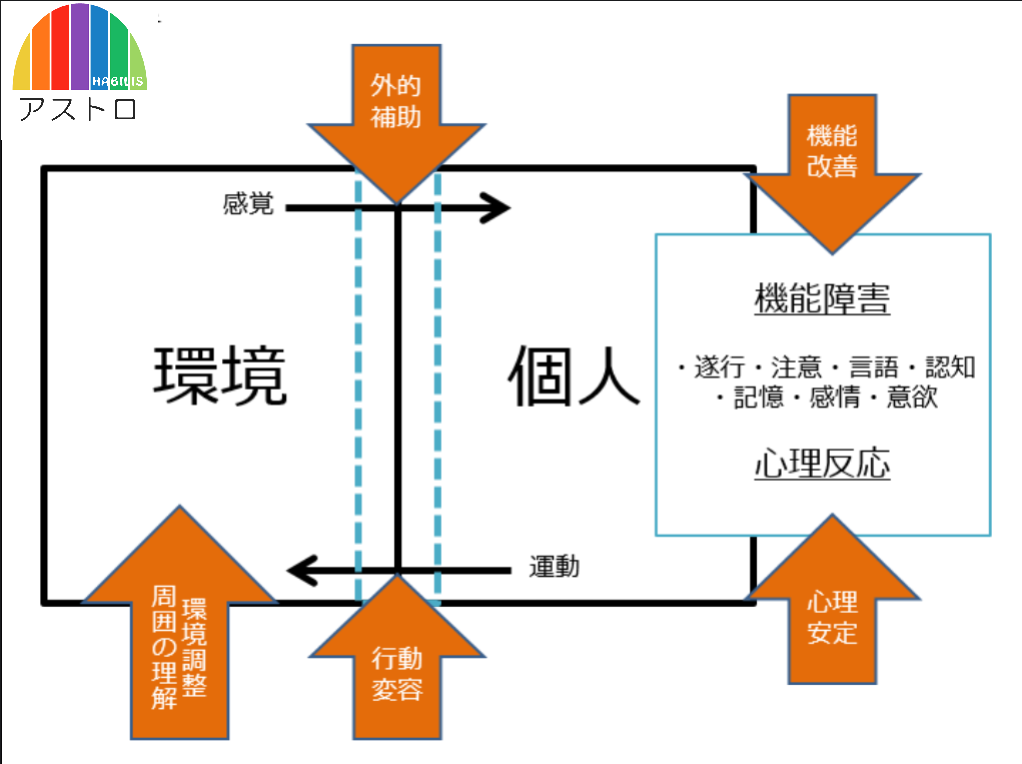
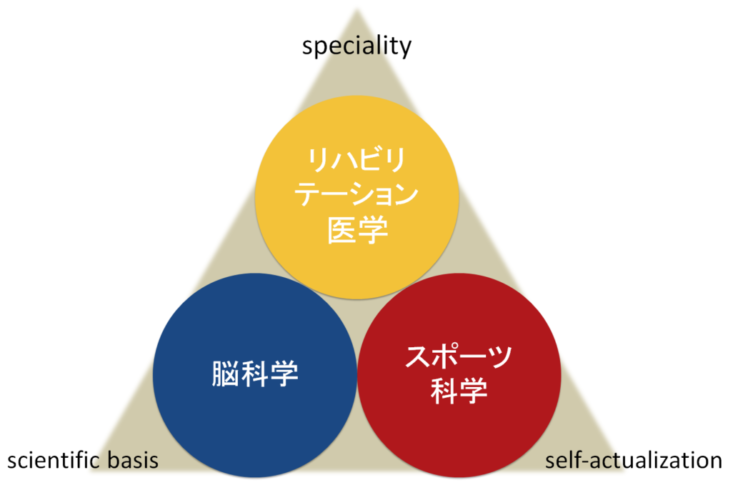
医療機関等で過去に2000人以上の患者様の治療に携わってきて分かったこと、それは身体は運動することで整うということ。
以下に、ご年配のお客様方の言葉をお借りしてご紹介いたします。
「身体が悪いから動かせないではなく、動かさないから動かせないんだよ。」動かせる部位、動かせる範囲、動かせる強度から動いていくことで身体が整う。
「先生に教えてもらったことを、その場だけやって終わり、ではなくて、頑張りかたを教えてもらった上で、自分でできることから進んでやるから良くなってきたんだと思うの。」間違った方法は正してもらって、あとはとにかく数多く動いてみることで運動学習される。
「痛みがあっても、じっとしてても良くならん。動いた方が楽になるねん。初めは少し痛いけどなw。それは多少我慢や。だって自分の身体のことやねんから。」骨折や組織損傷直後のギプス固定(=一定期間身体を動かさない)が関節拘縮や筋力低下などの身体機能制限に加え、身体知覚の異常(例:「自分の手とは思えない」「自分の手に違和感や不快感がある」など、さまざまな形で表現される)を引き起こすことが報告されている。このような異常な身体知覚は、運動の意図と感覚フィードバックの不一致に起因すると考えられている。つまり、狙った動きと実際の動きの感覚がズレている(簡単に言うと運動音痴のような状態)と不快な異常感覚が現れることがある。
「せんせー、言われた通り運動増やそう思って普段から意識してたら、食欲も出てきて最近調子ええねん。それかちょっと太ったw?」体温が1度上がると免疫力が30%アップするらしい。体温が高い人は基礎代謝が大きいというのは一般的に知られるところだが、基礎代謝量に占める各器官・組織の比率は、最も多いのはやはり筋肉でおよそ22%、次いで肝臓が約21%、脳が約20%となっている。つまり、これらの活動を活発にさせることが、基礎代謝・体温・そして免疫を向上させるカギになる。
皆さんはどう思うでしょうか?














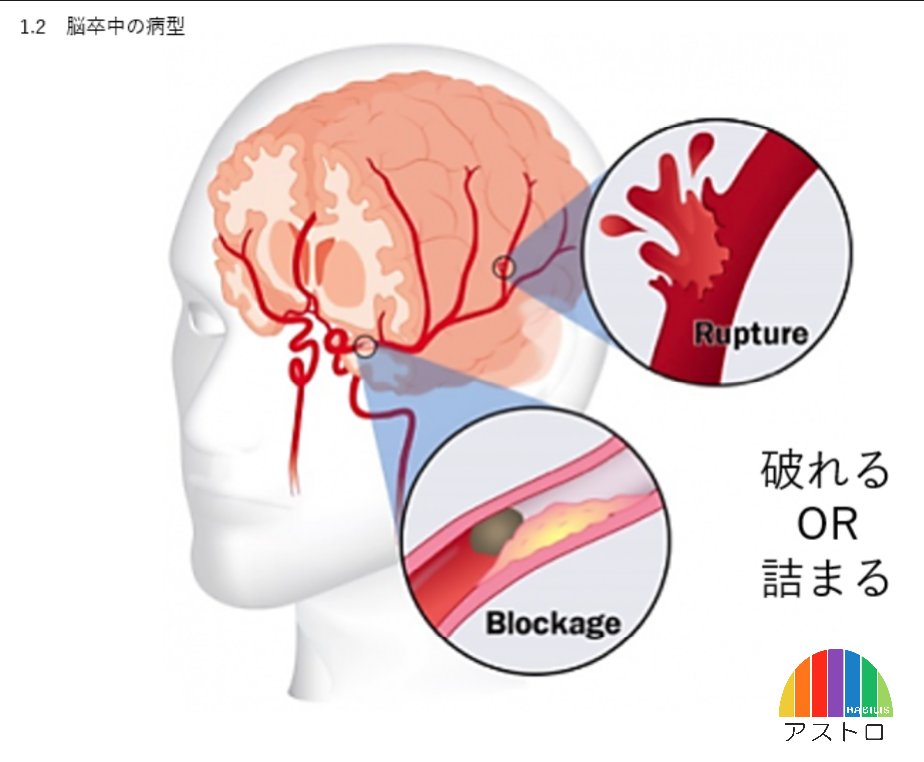

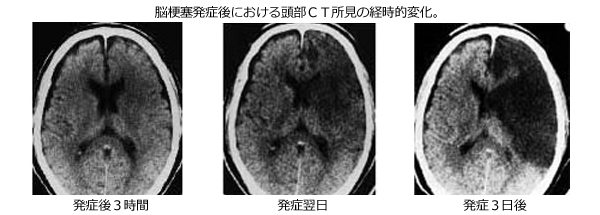 (CT画像)
(CT画像)

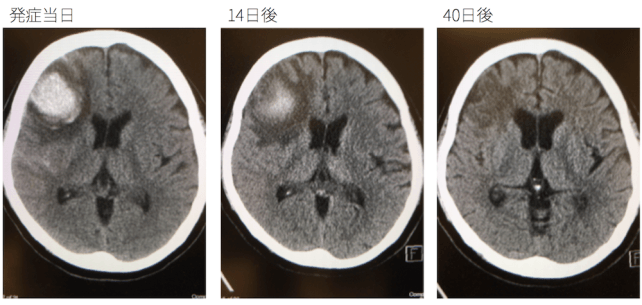 (CT画像)
(CT画像)